骨の強度が低下し、骨に「粗(す)」が入る状態を、「骨粗鬆(しょう)症」と呼びます。今回は、骨折の原因ともなる「骨粗しょう症」について、考えてみましょう。
新陳代謝を繰り返す骨
「骨粗しょう症」は、骨量が減ることで、骨がスカスカになり、骨折しやすくなる病気です。日本人の1000万人以上が罹患していると推定されていて、その8割近くは女性です。しかし、実際は疾患に気が付いていない人も多く、治療をしていない人も大勢います。高齢者に多い疾病ですが、若い人が発症することもあり、特に閉経後の女性は罹患の可能性が高くなります。
「骨」は髪や皮膚と同じように新陳代謝を繰り返し、溶けては作られ、溶けては作られを繰り返しています。これを骨の「リモデリング(再構築)」といいます。こうすることで、血液中のカルシウムの調節を行うとともに、古くなった壊れやすい骨を新しくし、その強度を保っているのです。
この骨の作り替えを行っているのが「破骨細胞」(老朽化した骨を処理する細胞)と「骨芽細胞」(骨を新しく再生する細胞)です。このプラスとマイナスのバランスがとれていれば、骨は溶かされた分だけ生成され、新しくなります。しかし、このプラスとマイナスのバランスが崩れると、骨量が次第に減少していきます。結果、骨の中の密度が薄くなり、骨折の原因となってしまうのです。こうした状態のことを「骨粗しょう症」といいます。
閉経後の女性に多い
「骨粗しょう症」の原因はさまざまですが、次のような場合があります。
①閉経
女性は閉経を機に女性ホルモン(エストロゲン)の分泌量が急激に減ります。男性ホルモン、女性ホルモンとも、骨のリモデリングに関わっていますので、ホルモンバランスが崩れることで、骨量が減ってしまうのです。
実際、日本人女性は、生涯に30%くらい骨量が減ることが分かっています。「骨粗しょう症」が男性よりも女性に多いのも、こうしたことが理由です。
②カルシウムの欠乏
骨に必要な栄養素が足りないと、骨密度や骨質が低下してしまいます。特に骨密度を示すカルシウムの欠乏は「骨粗しょう症」の原因となります。
 要因の一つとなりうるのが間違ったダイエット法です。カロリー制限をするだけでなく、カルシウム摂取量も低いのは、不健康な食生活でしかありません。特に骨が成長する10~20歳代のダイエットは、最大骨量が低くなり、閉経後に「骨粗しょう症」を起こしやすくなります。
要因の一つとなりうるのが間違ったダイエット法です。カロリー制限をするだけでなく、カルシウム摂取量も低いのは、不健康な食生活でしかありません。特に骨が成長する10~20歳代のダイエットは、最大骨量が低くなり、閉経後に「骨粗しょう症」を起こしやすくなります。
また、年をとると腸でのカルシウム吸収が悪くなり、カルシウム不足になりがちですので、注意が必要です。また、慢性下痢を繰り返すと、カルシウムは体内から消失したり吸収が低下します。
さらには、近年の美白ブームが行きすぎて、紫外線のほとんどをカットすると、体内で骨の健康に欠かせないビタミンDが活性化せず、腸で吸収できるカルシウム量が減ってしまいます。このビタミンDの活性に必要な日光に当たることを避け、過度に敏感になることで、カルシウムが欠乏し、「骨粗しょう症」になりやすくなるのです。カルシウウムが体内に吸収されるには、ビタミンDが補酵素として欠かせないのです。このビタミンDが欠乏した状態になると全身の骨が脆弱になり病的骨折を起こす「くる病」を発症します。
③その他
運動不足や痩せすぎも、要因の一つとなります。さらには、糖尿病やリウマチ、慢性腎臓病、慢性閉塞性肺疾患(COPD)などの疾病がある人も、骨の質が劣化することで、「骨粗しょう症」になりやすいことが分かっています。膠原病・気管支ぜんそく等に対する、ステロイドホルモン剤の長期内服なども原因となります。また、利尿剤内服や慢性下痢による消化不良の方も、カルシウムが失われ「骨粗しょう症」を起こしやすいのです。
他の疾患の要因にもなる
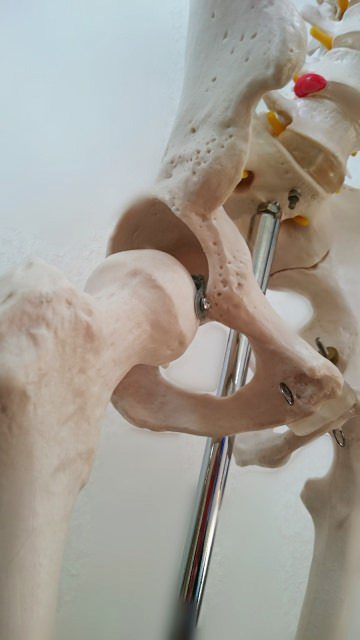 ・「骨粗しょう症」で最も気を付けなければならないのが骨折です。転倒や荷重が掛かることで大腿骨近位部(太ももの付け根)や脊椎が折れてしまうことが多くあります。
・「骨粗しょう症」で最も気を付けなければならないのが骨折です。転倒や荷重が掛かることで大腿骨近位部(太ももの付け根)や脊椎が折れてしまうことが多くあります。
大腿骨が折れると、治療中に筋力が低下し、歩行が困難になって、寝たきりになってしまうことがあります。
また、背骨を構成する脊椎が弱くなると圧迫骨折を起こします。脊椎の圧迫骨折は、すぐには気が付かないことも多く、結果として、次々と連鎖して骨折をすることがあり、気が付くと身長が4~10センチも縮んでいたといったことも見られます。背中や腰の痛みだけでなく、肺や胃などの内臓が圧迫されることで、呼吸系や胃腸系の疾患を併発する要因にもなります。
薬物治療で痛みを軽減
診断の基本は「骨密度」「骨代謝マーカー」を調べることです。加えて、問診やレントゲン撮影で、現在や過去に骨折をしていないかどうか検査します。
「骨密度」の測定方法にも、さまざまありますが、2種類のエックス線を使う「DXA法」が最も正確だといわれています。かつては地域の基幹病院など大きな病院でしか受けられませんでしたが、近年はこの機械を導入する医療機関が増えています。当院では、早期に「骨粗しょう症」を診断する為、足の踵(海綿骨)から、レントゲンの被ばくなしで済む、超音波・骨密度測定器(アキレス)を用いて、骨密度を測定しています。(要予約検査)そして、正確な「骨密度」を測ることで、治療の効果も判定することができます。また、尿や血液の検査で骨の代謝異常を調べるのが「骨代謝マーカー」です。治療で使用する薬剤の決定などにも用いられます。
治療で最も大切なのは骨折の予防です。そのために行われる一つが薬物治療です。以下では、主な薬物療法を紹介します。
①ビスホスホネート製剤
破骨細胞の働きを抑え、骨の代謝を調整し、3年間で7~10%くらい骨量が増える薬です。結果、骨折の発生は半分程度になります。毎日、服用が必要なものだけでなく、週に1回や月に1回で済む薬剤もあります。歯科診療を受けている人は顎骨壊死することがあるので、使用に注意が必要だといわれています。歯科治療をお受けの方は、歯科医とかかりつけ医にご相談下さい。
②ヒト型モノクローナル抗体製剤
2013年から処方できるようになった「デノスマブ」という分子標的治療薬があります。比較的、重症の方に使われますが、半年に1回、注射すれば良いので、患者さんの通院の負担が軽減できます。骨量の増加効果も高いです。
ただし、カルシウム製剤の内服と、ビタミンD3製剤の内服は継続して必要です。
③女性ホルモン製剤
エストロゲン製剤を使って、女性ホルモンを補充する治療法です。それによって破骨細胞を作るのを抑制し、骨量を増やします。副作用として、乳がんの発生リスクが近年叫ばれ、そこで、骨のエストロゲン受容体だけに作用する「SERM」(サーム)製剤という内服薬が使用されるようになり効果を上げています。
④副甲状腺ホルモン剤
骨を作る作用を促進して、骨を強くする薬で「デリパラチド」などがあります。自分で1日1回、注射するタイプと、通院して1週間に1回、注射するタイプがあります。2年間程度使用することで、骨折を大きく抑制することができますが、薬価が高価なのがデメリットです。
⑤活性型ビタミンD製剤
活性型ビタミンD製剤の内服やカルシウム製剤内服も、通常療法として行われています。特に、副作用も少なく、カルシウム含有食品の摂取の少ない方、魚や乳製品の苦手な方には最適です。
バランスの良い食事と適度な運動で「フレイル」を予防
近年、日本人のカルシウム摂取量が減少、加えて高齢化の進展とともに患者数は、ますます増えることが予想されます。先に述べたように、治療を受けていない方も多く、結果として、生活の質(QOL)が低下している状態を、「フレイル」(老年症候群とも昨今は呼ばれています)です。フレイルとは、「フレイリティー」(脆弱・虚弱・萎える)の意味です。年齢と共に弱る状態です。この病態を軽視することなく、多くの方が「フレイル」への関心を高め、早期受診・診断・治療介入するようになれば、骨折を防ぐことができるのです。プレ・フレイル(フレイル前段階)で、早期対策をすれば、健康寿命を延ばすことが出来るのです。その中でも、身体的フレイルの中心は、生活習慣病でもある「骨粗しょう症」といえます。
骨粗しょう症予防のための食事療法
症状が現れてから食事療法や運動療法を行っても、その効果はあまり期待できません。日頃から、カルシウム含有量の多い食品摂取を心がけたいものです。カルシウムを多く含む食品を効率よく組み合わせてたべましょう。
• 乳製品:牛乳、ヨーグルト、チーズ
• 小魚類:しらす干し、干しえび、きびなご、たたみいわし
• 野菜・海藻:小松菜、春菊、かぶの葉、大根の葉、切り干し大根、ひじき
• 大豆製品:木綿豆腐、生揚げ、がんもどき、高野豆腐
効率良い食べ方の組み合わせとは、
• 牛乳とサケ:牛乳のカルシウムとサケのビタミンDが吸収を促進します。
• イワシと豆乳:イワシはカルシウムとビタミンDが豊富、豆乳のイソフラボンはそのビタミンD活性化を促進します。
• 小松菜と干しシイタケ:小松菜は牛乳同様のカルシウムが豊富、干しシイタケはビタミンDの宝庫です。
• 豆腐としらす干し:豆腐のカルシウムをしらす干しのビタミンDが吸収を促進します。
これらを一つの料理にするならば、1)の「サケの牛乳鍋」になりますが、これらの二つの食材を同時に食べる事が大切で、一つの料理にする必要は決してありません。
効率の悪い食材の組み合わせは、
• 牛乳ときな粉:きな粉やココアは、不溶性食物繊維が多く、乳製品中のカルシウムの吸収を妨げます。
• ほうれん草とゴマ:ほうれん草に含まれるシュウ酸がゴマのカルシウムと結合して、腸内でシュウ酸カルシウムの結晶になり吸収を妨げます。
ゴマ和えにするならば小松菜が良いでしょう。
カルシウム不足は、1カ月程度では、サプリメントを飲んでも解消されません。日頃からの転倒予防のための適度な運動、栄養バランスのとれた効率の良い食生活などとともに、「アンチ・フレイル」を目標にして生活習慣を見直し、定期的な、骨密度検査を受けることをお勧めします。葛飾区医師会では、「アンチ・フレイル」「アンチ・認知症」を合言葉に、葛飾区医師会ホーム・ページやyou-tubeなどでもアンチ・フレイル体操をご紹介しております。是非、ご参照ください。

